Os desafios para se recompor a saúde brasileira
-
Postado por Conjuntura Econômica
Por Solange Monteiro, do Rio de Janeiro
O alarde amplamente realizado nos últimos meses sobre a necessidade de recomposição de indicadores da Saúde no Brasil, bem como do orçamento desta pasta, ilustrou os desafios que a sanitarista Nísia Trindade, ex-presidente da Fiocruz, terá como ministra. O relatório final da equipe de Transição do novo governo ressaltou levantamentos sobre a piora, nos últimos seis anos, em índices que vão da redução da taxa de cobertura vacinal – com risco de reintrodução de doenças como a poliomielite – à queda na atenção básica, especializada e hospitalar promovida pelo SUS. O relatório também apontou uma perda orçamentária de quase R$ 60 bilhões desde 2016, descontando os gastos autorizados por medida provisória para gastos relacionados à Covid-19.
O PLOA de 2023 previa um importante corte em diversos programas de saúde, como o Farmácia Popular, para o qual se previa R$ 1,05 bilhão neste ano, contra R$ 2,5 bilhões no exercício anterior. Para a provisão de médicos na atenção primária, a disponibilidade orçamentária prevista tinha sido reduzida de R$ 2,69 bilhões para R$ 1,46 bilhão. Com a PEC da Transição - EC 126/22 -, os recursos destinados à Saúde foram ampliados para R$ 173,1 bilhões, contra um total de R$ 149,9 bi do PLOA, viabilizando parte da recuperação orçamentária. Em seu discurso de posse, a ministra também sinalizou o compromisso com a recuperação da saúde brasileira destacando, entre outros, ações para o fortalecimento do Programa Nacional de Imunizações (PNI) e da Política Nacional de Atenção Primária.
Mas não é apenas o ponto de partida que é desafiador. Em publicações recentes, André Medici, ex-economista em saúde do Banco Mundial, apresentou como a conjunção dessa herança com outros aspectos conjunturais somam complexidade ao quadro que o governo tem adiante.
O primeiro elemento apontado pelo especialista é o fato de a Covid-19 ainda não ter se tornado uma doença endêmica. Especialistas apontam que em 2023 a doença ainda deverá ser uma ou duas vezes mais mortal que a gripe sazonal, e que regiões ainda poderão registrar crescimento de número de casos e mortes, bem como o desenvolvimento de novas variantes, como a XBB.1.5, oriunda da ômicron. Isso demandará, indica, um sistema de saúde pronto a atender demandas de casos leves a graves, comunicação adequada com a sociedade, além da respectiva promoção vacinal. “Sistema de saúde rapidamente responsivos são cruciais para evitar o crescimento da contaminação pandêmica, mas requerem apoio governamental coordenado”, diz, lembrando que o histórico inicial do Brasil, marcado por negligências em vários campos, não colabora para uma rápida reação.
Desempenho do Brasil na pandemia
(até novembro de 2022)
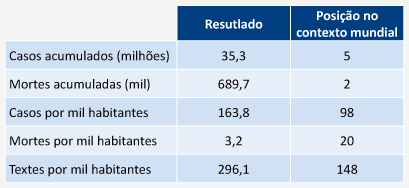
Fonte: Monitor de Saúde.
Outro elemento apontado por Medici é a herança da descontinuidade na prestação de serviços. Ele cita levantamento realizado pela Fiocruz mostrando que diversos atendimentos, de programas de prevenção a cirurgias eletivas, registraram uma importante queda no início da pandemia, e que suas consequências podem ser o aumento da complexidade dos casos. “A queda em ações de promoção e prevenção, as quais já apresentavam redução antes da epidemia, se intensificou durante a incidência elevada de Covid-19, agravando o quadro de doenças crônicas e o represamento dos atendimentos no SUS. Isto influenciou diretamente o crescimento de óbitos por outras causas, e muito provavelmente, trouxe dificuldades para a retomada dos atendimentos do SUS que necessitarão de investimentos para alcançar os níveis pré-pandêmicos”, diz. Medici pontua que parte dessa lacuna deve ter sido recuperada em 2022, “mas em um nível insuficiente para a retomada à normalidade, mantendo-se uma demanda insatisfeita.”
Em sua análise, o especialista ressalta também o imbricado contexto no campo da saúde suplementar, com alta de custos operacionais e mudanças regulatórias. Medici lembra que a pressão de preços de insumos e medicamentos somou-se ao da força de trabalho, em um contexto em que os planos de saúde têm acumulado prejuízos operacionais - da ordem de R$ 5,5 bilhões no terceiro trimestre de 2022, afirma. “A criação de um piso salarial para enfermagem, num momento em que os hospitais privados e os públicos estaduais e municipais se encontram limitados para o pagamento de aumentos salariais, também poderá aumentar fortemente a inflação setorial”, diz. Reestruturar as operações das operadoras de saúde suplementar, afirma, dependerá ainda da evolução regulatória, depois de uma série de mudanças observadas em período recente. “No Brasil, um tsunami de normativas, tais como redefinições nas fórmulas de reajustes dos planos individuais de saúde, mudanças no rol de procedimentos da ANS (de taxativo para exemplificativo) fim das restrições de serviços associados a terapias, aumento do número de terapias orais para o câncer, deverão impactar o funcionamento das operadoras de planos de saúde”, diz.
Queda em atendimentos traz implicações - em mil
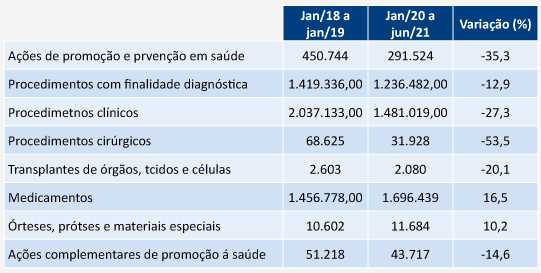
Fonte: Sistema de Informação Laboratorial, elaborado pela Fiocruz.
Medici afirma que, sob esse cenário - que inclui juros altos e piores condições de financiamento -, as operadoras de saúde poderão revisar seus planos de transformação digital, como o aprimoramento de serviços de telemedicina. “No Brasil, a pandemia avançou, por questões de necessidade, o uso da telemedicina e da telessaúde de forma muito rápida, mas com as restrições de rentabilidade, crédito e inflação, dificilmente se poderá esperar investimentos de grande porte no setor em 2023. A maioria dos dirigentes, tanto no setor público como no privado, não decidiram se realizarão investimentos ou de onde sairão os recursos que necessitam para fazê-los.”
Outra área que poderá ter seu avanço postergado, diz, é a de mudança nos modelos de pagamento em saúde, com vistas a se adotar um sistema de remuneração pode valor e resultado (VBHC, na sigla em inglês). “Ainda que seja muito mencionada por executivos de planos de saúde privados, eventuais restrições financeiras em 2023, poderão trazer dificuldades para a negociação desses processos”, diz. No campo da saúde pública, Medici tampouco considera que haverá campo para avançar nessa direção. “No âmbito federal, poderá haver uma certa dificuldade na aceitação de modelos de pagamento baseados em resultados. As regras que deverão reger a gestão do SUS no novo governo se fundamentam em processos corporativos, baseados no assalariamento e na progressão em carreira de profissionais”, diz. “No entanto, como o SUS é descentralizado, deve-se confiar que o VBHC seja levado a sério pelos secretários estaduais e municipais de saúde, colocando o paciente como centro e garantam a melhoria da saúde de suas populações como meta”, afirma.
Leia também: Veremos se a vacinação contra Covid-19 gera consciência para restabelecermos bons padrões de vacinação para outras doenças.
As opiniões expressas neste artigo são de responsabilidade exclusiva do autor, não refletindo necessariamente a opinião institucional da FGV.



